[医療従事者向け]オンライン診療ガイドラインの5つのポイント

2018年3月に厚生労働省より、情報通信機器を用いた診療に関するガイドライン作成検討会で議論された「オンライン診療の適切な実施に関する指針」いわゆるオンライン診療ガイドラインが発表されました。この検討会には、日本医師会、NPO法人、企業、大学教授、経産省、総務省などからさまざまな有識者が集まり、計3回にわたって検討されてきました。
今回はこのガイドラインの策定に至るまでの経緯と、ガイドラインの中で“最低限遵守されるべき事項”とされている中から、特にポイントとなる5つについて整理していきたいと思います。
今回のガイドライン発表までに至る経緯
オンライン診療や遠隔診療に関する厚生労働省通知の歴史は1997年に遡ります。「初診患者は原則対面」としながらも、遠隔診療が可能な患者の対象を例示し、「離島、へき地、別表の患者(在宅糖尿病患者等)」としました。
これまでの経緯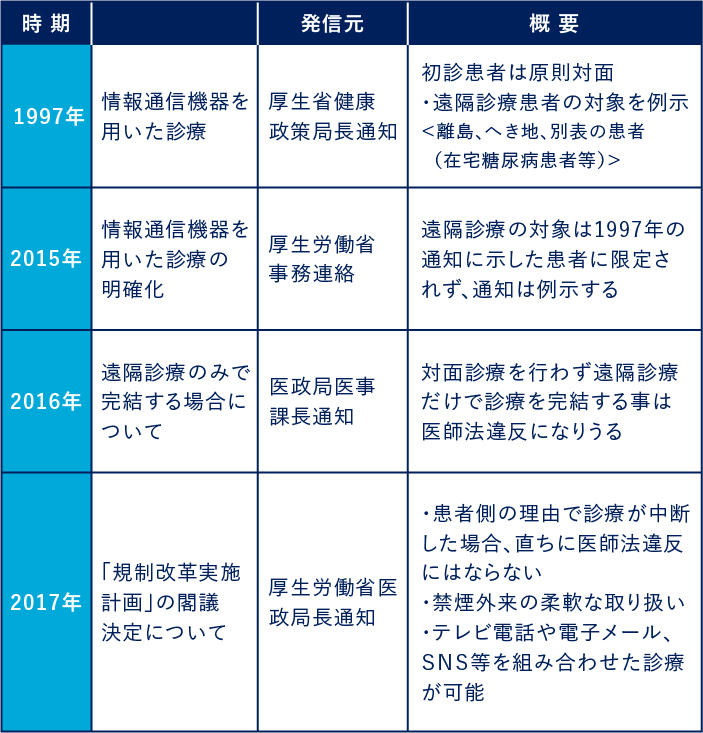
また、その後2015年には事務連絡で「遠隔診療の対象は1997年の通知に示した患者に限定されず、通知は例示」するという旨を明確化しました。携帯電話やパソコン、スマートフォンなどの普及もあり、離島や僻地でなくとも患者の利便性などから遠隔診療を行う医療機関が現れてきたことが背景にあると考えられます。
更に、2016年には、医政局医事課長通知にて「遠隔診療のみで完結する場合、対面診療を行わず遠隔診療だけで診療を完結する事は医師法違反になりうる」との見解を示しました。
一方で、2017年には、「規制改革実施計画」の閣議決定もあり、医政局長通知にて「患者側の理由で診療が中断した場合、直ちに医師法違反にはならない」「禁煙外来の柔軟な取り扱い」「テレビ電話や電子メール、SNS等を組み合わせた診療が可能」との規制緩和ともとれるような見解を示しています。厚生労働省や中医協も、情報通信機器の発達とともに、医療も進化すべきところは進化していく必要がある、との認識を持っていることが伺えます。
しかしながら、中には、対面診察も行わず、オンライン診療もチャットトークのみで医薬品を処方するような悪質な事例もでてきました。
そこで、今後、遠隔診療が医療の安全性・必要性・有効性が担保された適切な形で浸透していくためにも、遠隔診療にも一定のルールを定めることが必要だ、という声が上がったことが今回の検討会の開催のきっかけとなりました。
オンライン診療の定義

今回のガイドラインでは、これまで定義が曖昧であった遠隔医療に関する用語が3つに整理されました。
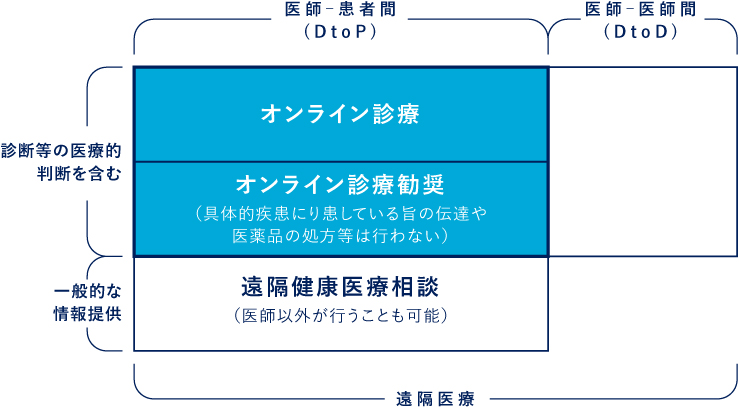
※厚生労働省「オンライン診療の適切な実施に関する指針」より抜粋
その中で、ガイドラインの適用範囲は医師-患者間(D to P)において診断等の医学的判断を含む領域、つまり「オンライン診療」と「オンライン受診勧奨」とされました。オンライン診療とオンライン受診勧奨の違いは、診断や医薬品の処方等を行うかどうか、であり実施する場合はオンライン診療の位置づけとなります。
医療相談については、遠隔健康医療相談と定義づけれられ、一般的な情報提供の範囲であることから、今回のガイドラインの制約は受けません。
オンライン診療ガイドラインの5つのポイント
さて、ここまでオンライン診療ガイドラインの策定の経緯やオンライン診療の定義をみてきましたが、今回のガイドラインには具体的にどのようなポイントがあるのかをみていきましょう。

1. 初診は原則対面診療
今回の発表で最も注目されたのが、「初診は原則対面診療」というルールです。これは、当時初診からオンラインで診察をしていたクリニックや診療所が既に存在していたことによります。
初診は対面診療とされた理由は、ビデオ診察などのオンライン診療は、患者から身体・精神に関して得られる情報が対面診察と比べて劣ることから、医療の質を担保するためです。例えば触診や、対面でなければわからない顔色や細かな表情などがそれにあたります。
加えて、適切な医療を提供するには、まず前提として医師と患者に信頼関係が必要であり、その上でオンライン上のコミュニケーションのみでは対面診察に比べて信頼関係の構築が難しい、という理由もあります。
このような初診対面のルールですが、例外もあります。
保険者主導で実施する禁煙治療です。
これは、禁煙治療は大きな副作用が報告されていない一方で、治療しない場合には、生活習慣病をはじめとした、数多くの疾患リスクがあるとされること、が理由とされています。
つまり、禁煙治療が初診からオンライン診療が可能であるのは、リスク対ベネフィットにおいて、ベネフィットが勝っていると判断された結果です。
それ以外にも様々な疾患が初診対面原則の除外例として議論されていますが、現在のところ、禁煙治療以外は全て初診対面が必要となっています。
2. 患者合意と診療計画書の作成
ガイドラインでは、患者側からの希望がないとオンライン診療は実施ができないとされています。これは、医師の一方的な都合でオンライン診療を行うことがないようにするためです。
他方、医師の判断がなければオンライン診療は実施できないことから、結果的には双方の合意がないと実施できないということになります。
その合意を確認し合う手段の一つとして診療計画書があります。これは、患者がどのような疾患・診断結果であり、どのような方法や頻度でオンライン診療を行っていくか、という内容を記載するものです。記載する要件としては例えば下記のようなものが挙げられています。
・ 疾病名、治療内容等
・ 診察や検査の頻度 やタイミング等
・ 診療時間
・ 使用する情報通信機器等
・ 医師の判断でオンライン診療が実施できなくなることがある旨
・ 急病急変時の対応方針
・ オンライン診療を行う医師の名前
オンライン診療に移行するためには、これらの内容を患者と合意した上で進めていく必要があります。
3. 別疾患で医薬品を処方する場合も対面診療
例えば、高血圧でオンライン診療を受診していた患者が、オンライン診察時に花粉症を訴えた場合、その診察において花粉症の薬は処方できません。処方をするには一度対面診察を実施する必要があります。
これは、別疾患の場合、その疾患についての適切なアセスメントと治療プランが必要となるためで、1)の初診対面診察の原則と同じ理由で対面診察が必要となります。
逆に、ジェネリック医薬品への変更や作用機序の異なる医薬品を追加・変更する場合など、同じ疾患で医薬品の処方を変更する場合には、オンライン診療の継続が可能とされています。
4. オンライン診療はビデオ診察を中心とする
オンライン診療の通信手段は、「リアルタイムの視覚、および聴覚の情報を含む情報通信手段を採用すること」と定められています。つまり、基本的にはビデオ通話で実施しなければなりません。
これは、先述のように、オンライン診察は対面診察と比較して得られる情報が限られている中で、最大限、情報を得るように努力をすべき、という考えによるものです。
そのことから、逆説的に「直接の対面診療に代替し得る程度の患者の心身の状況に関する有用な情報が得られる場合には補助的な手段として、画像や文字等による情報のやりとりを活用することは妨げない」とも規定されています。
5. 医師の所在は診療所に限定されない
診療録=カルテを見ることができる環境、通信セキュリティや患者のプライバシーが保てる環境などの条件はあるものの、医師の所在は必ずしも所属する医療機関でなくてはならないわけではありません。
このことは、医師側としてはオンライン診療が実施するための制約が少なく、例えば、産休や育児休暇を取得中の医師や、子育てにより離職中の医師などの労働力を有効活用できる可能性を秘めています。
将来的な医師の働き方改革という点からも、一つの大事なポイントになると考えられます。
オンライン診療ガイドラインの法的拘束力は?
これまでポイントを示してきたオンライン診療ガイドラインですが、法的拘束力はどのくらいあるのでしょうか?

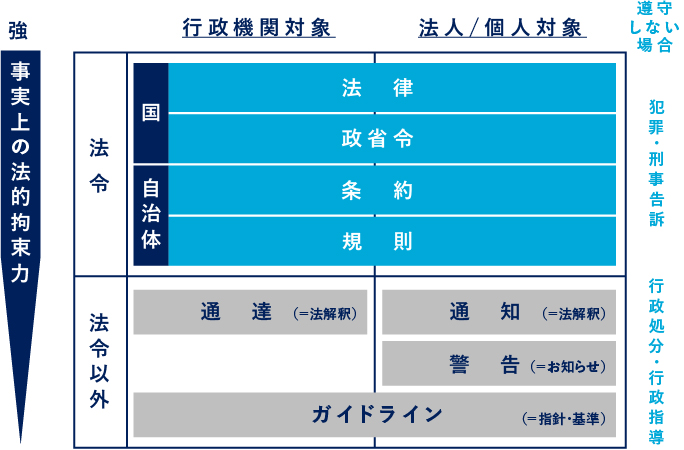
下表に、ガイドラインを含めた法令関連のそれぞれの違いについてまとめてみました。まず、法令と呼ばれるものは国で定められる法律や省令、自治体で定めるような条例や規則などがあります。これらは明らかに法的な拘束力があり、遵守しなければ犯罪となり刑事訴訟をうけ、罰せられるものとなります。
一方で、通知や通達、告示、ガイドラインとは、どういうものなのでしょうか?
これらは、正確には法令ではなく”行政立法”という位置付けとなります。つまりは関係省庁が法令を”解釈”してルールとして広く知らせるものとなります。これらは、法令とは異なりルール違反をしてもすぐさま犯罪となるものではありません。
しかしながら、行政機関から行政指導や行政処分を受けることとなります。(今回のオンライン診療ガイドラインは「医師法第20条無診察診療の禁止」(1948年)を厚労省が“解釈”したものとなります。)
したがって、正確には法律違反ではないものの、行政立法に基づいて指導や処分を受けることとなり、事実上の法的拘束力がある、ということになります。
今回のオンライン診療ガイドラインは、保険診療か自由診療かを問わず、医療の質を保つために医療機関はしっかりと遵守しなければならないものとなりそうです。
また、ガイドラインは毎年更新していくことが発表されています。検討会の動向や今後の更新される内容にも、引き続き注目していかなければならないでしょう。
Dクリニック東京ウェルネス 事務長
酒井 真彦 (さかい まさひこ)
【略 歴】
早稲田大学政治経済学部政治学科卒業、
早稲田大学ビジネススクール(MBA)修了
大手製薬会社、リクルートライフスタイル等で
医療・ヘルスケア領域の新規事業企画を担当した後、
医療法人社団ウェルエイジングにて
Dクリニック東京ウェルネスの開院に参画
