糖尿病と食事・栄養素の関係
生活習慣と糖尿病
糖尿病とは、インスリンの供給と体内組織でのインスリン需要のバランスが崩れる状態(インスリン作用不足)が起こり、慢性の高血糖状態を主徴とする代謝性疾患です。発症機序によって、「1型糖尿病」「2型糖尿病」「その他の特定の機序、疾患による糖尿病」「妊娠糖尿病」に分類されます。病態の詳細や診断基準についてはこちらをご覧ください。
糖尿病治療の目標は、合併症の発症と憎悪を防ぎ、健康な人と、日常の生活の質(QOL)を保ち、健康な人と変わらない健康寿命を全うすることです。糖尿病治療における血糖管理は、まずは食事療法、運動療法を行い、必要に応じて薬物療法を開始します。
生活習慣の改善は、すべての糖尿病治療において基本となりますが、2型糖尿病のうち、生活習慣が不良な方には特に重要です。肥満を放置したまま、薬物療法のみを始めると、さらに肥満が進行する場合があります。一方で、食事療法と運動療法を行い、減量に成功すると、高血糖状態やインスリン抵抗性の改善が期待できます。
糖尿病の予防に必要な生活習慣の修正項目
日本では糖尿病を持つ方の95%が2型糖尿病といわれ、肥満、運動不足、暴飲暴食などの生活習慣の乱れが主な原因です。ここでは糖尿病の治療の基本でもある、食事と運動のポイントを説明します。
1. 食事
糖尿病の食事療法は、血糖値、体重、血圧、血清脂質などの代謝の状態を適正にし、合併症の発症と進行を抑制することが目的です。肥満の方が減量することは、2型糖尿病の発症リスクを低減させたり、高血糖状態やインスリン抵抗性の改善に非常に有効であることが実証されています。糖尿病治療ガイドより、下記の2つがポイントとなります。
- ●適正なエネルギー量の食事
- 成人のエネルギー摂取量の算出方法は下記の通りです。

短期間での無理な減量は推奨できません。現在のライフスタイル、食事量、活動量と照らし合わせ、医師や管理栄養士と相談しながら進めていきましょう。
さらに、食べ過ぎを予防する食べ方としては、腹八分目にする、ゆっくりよく噛んでたべることが挙げられます。また、血糖値を安定させる食べ方としては、食物繊維の多い食品(野菜、海藻類、きのこ類)を摂る、朝食、昼食、夕食を規則正しく摂ることが効果的です。いずれか一つでも、意識的に日々の食習慣に取り入れてみてはいかがでしょうか。
- ●バランスがよい食事
- 自分に必要なエネルギー摂取量に基づいて、炭水化物、タンパク質、脂質のバランスをとり、適量のビタミン、ミネラルも摂取できることが理想の食事です。頭ではわかっていても、実践に移すことが難しいと感じるかもしれません。今日、召し上がった食事の中に、ご飯やパンや麺類に、肉や魚や卵や乳製品があり、野菜や果物などが満遍なく摂れていたか、思い出してみてください。
2005年に厚生労働省と農林水産省が策定した、「食事バランスガイド」は、「何を」「どれだけ」食べたらよいかを示したものです。①主食、②副菜、③主菜、④牛乳・乳製品、⑤果物 の5つのグループの組み合わせでバランスがとれるように、それぞれ目安となる1日分の食事の量をコマのイラストで表しています。
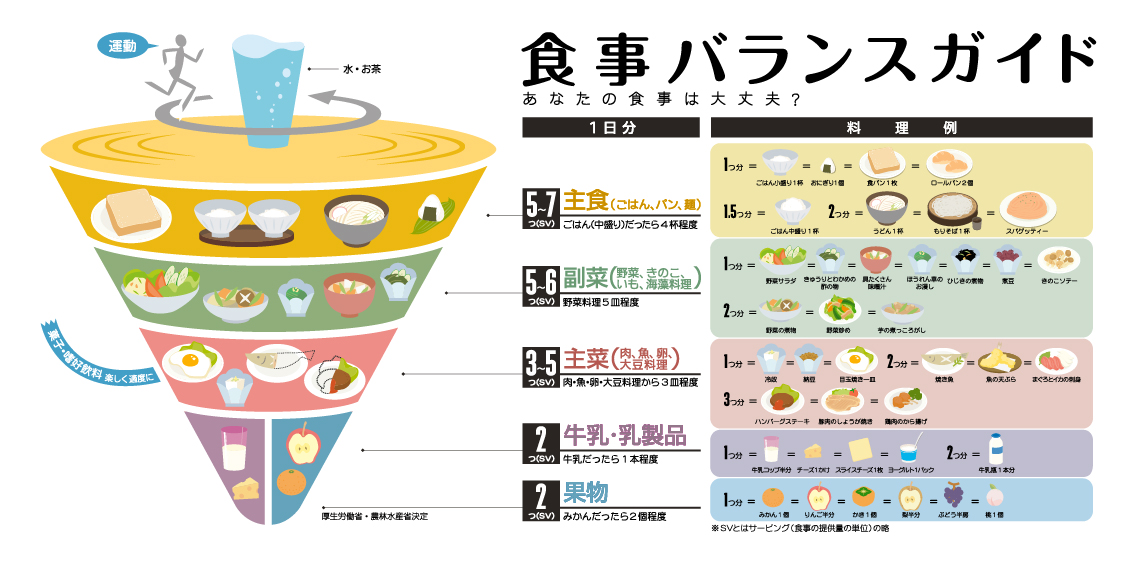
図の1日に必要なエネルギー量に合う食事の量を参考に食事を形成すると、バランスの良い食事が完成します。

2. 運動
運動療法の効果には、ブドウ糖や脂肪酸が体内でエネルギー源として代謝されることによる血糖値の低下や、インスリン抵抗性が改善、減量などが挙げられます。
運動には、有酸素運動とレジスタンス運動があります。前者は、歩行、ジョギング、水泳などの全身運動を指し、継続して行うことでインスリン抵抗性が改善します。一方、レジスタンス運動は、おもりなどで筋肉に一定の負荷をかけたトレーニングを指し、筋肉量を増加し、筋力を増強する効果があります。これらを組み合わせて、少なくとも週に3〜5回行うことが推奨されています。
食事で摂りすぎたエネルギーを、運動量を増やすことで消費することは簡単ではありません。食事療法をしっかり行った上で、病状やその日の体調に合わせて、適度な運動を続けることが大切です。
また、病状によっては、運動療法を禁止あるいは制限した方がよい場合がありますので、医師に相談した上で行ってください。
糖尿病と栄養素の関係
次の図は、糖尿病に関係する栄養素などをまとめたのものです。“+”は糖尿病を引き起こすもの、反対に“-”は糖尿病を抑える作用があるものです。

1. エネルギー産生栄養素のバランス
エネルギー産生栄養素とは、その名の通り、エネルギーを産生する栄養素である、タンパク質、脂質、炭水化物(アルコールを含む)のことをいいます。私たちの体内で1gあたり、タンパク質4kcal、脂質9kcal、炭水化物4kcal、アルコールは7kcalのエネルギーに変わります。
血糖管理に重要なインスリンの作用は、糖代謝のみならず、脂質やタンパク質の代謝とも密接に関係していることから、栄養のバランスを考えて食事を構成することが大切です。2016年に出された日本糖尿病学会による「糖尿病診療ガイドライン2016」では、炭水化物を50〜60%、タンパク質20%以下、脂質20〜30%を目安とし、脂質が25%を超える場合は、植物油や魚油に含まれる多価不飽和脂肪酸を増やすことが推奨されています。
近年、糖質制限食が流行しています。炭水化物摂取量を制限することは、血糖値、心血管疾患発症に効果的であるとの報告があります。しかし、糖尿病には多様な因子が交絡していることから、特定の栄養素について検討することは困難とされています。
さらに、これらの検討の対象者はBMI30kg/m2以上の肥満の欧米の方を対象としたものであり、軽度の肥満や、肥満でない方への有効性や安全性については十分に検討されていません。さらに、糖質制限食では、糖質を制限する代わりに、脂質やタンパク質の摂取比率が大きくなります。このような食事を長期的に摂取した効果を検討した研究では、合併症発症リスクの上昇や、死亡リスクとの関連も見られています。極端な糖質制限食を日常に取り入れるには注意が必要です。
2. 食物繊維
近年、ご飯やパンなどの主食を食べる前に食物繊維を豊富に含んだ食品をよく噛んで摂取すると食後血糖の上昇を抑制し、HbA1cの値を低くするとの研究成果が報告され注目を集めました。「日本人の食事摂取基準2015」では食物繊維の目標量は男性では20g以上、女性では18g以上とされています。食物繊維の中でも、特に穀類に含まれる食物繊維が糖尿病のリスク低減に有効であることが示されています。
しかし、「国民健康・栄養調査」による日本人の食物繊維摂取量は不足傾向にあります。玄米や全粒粉、ライ麦などの食品が効果的です。
3. アルコール
適度なアルコール摂取は、糖尿病の発症や血糖値管理に有効であるとの報告がありますが、大量の摂取はこれらの効果を打ち消します。「糖尿病診療ガイドライン2016」では、上限として1日あたり20〜25gとしています。ビールなら500ml、日本酒なら約180ml(1合)、焼酎なら90ml(1/2合)、ウイスキーなら60ml(ダブル1杯)、ワインなら約200ml(グラス2杯)が目安です。さらに、週2日はアルコールを飲まない休肝日を設けましょう。
一方で、アルコールの急性効果として、低血糖を来すことに注意が必要です。とくにインスリン療養中や、薬物療法を行なっている方は重篤な低血糖症状を起こす場合があるので、医師と相談の上で摂取するようにしてください。
食事療法を長期的に行い、習慣化するには、食事を楽しむことが一番大切です。ご自身のライフスタイルや病態、その日の体調に合わせて、上述したポイントを参考に、生活全般が豊かになるような食事内容になるといいです。
