糖尿病とは?タイプ別の原因と自覚症状(初期症状)、数値について
糖尿病とは

糖尿病とはどんな病気かと聞かれても、尿に糖が混ざる病気だとか、血液の中の糖が増える病気だとか、漠然としか知らない方も多いのではないでしょうか。
簡単に説明すると、糖尿病は、インスリンというホルモンがうまくはたらかないために、血液中のブドウ糖濃度(血糖値)が高くなってしまう病気です。それでは詳しく解説していきます。
1. 糖尿病とはどんな病気か
糖尿病とは、すい臓から分泌されるホルモンである「インスリン」が作用不足の際に起き、血糖値が高い状態が続くことです。高血糖状態では、口が乾く、尿の頻度が増える、体重減少などが見られます。効果的な治療が行われなければ、意識障害や昏睡、最悪の場合死に至ることがあります。
厚生労働省の平成28年「国民健康・栄養調査」によると、糖尿病患者と予備群の人口に対する比率は「糖尿病が強く疑われる者」の割合は、12.1%で、男女別にみると男性16.3%、女性9.3%です。「糖尿病の可能性を否定できない者」の割合は12.1%で、男女別にみると男性 12.2%、女性12.1%となっています。
糖尿病は、強く疑われる者(糖尿病患者)と可能性を否定できない者(予備軍)を合わせると24.2%となり、およそ4人に1人となります。
非常に多くの方が関わる病気であることがわかるのではないでしょうか。
身近に糖尿病患者の方がいたり、自身もいつの間にか予備軍になっていたりと、決して他人事にはできない病気です。
出典:厚生労働省「平成28年 国民健康・栄養調査」p.18
2. 糖尿病になりやすい患者の傾向
糖尿病の種類は1型糖尿病、2型糖尿病、そのほか特定の機序・疾患によるもの、妊娠糖尿病に分けられますが、なかでも「2型糖尿病」が糖尿病患者の大多数を占めています。
この2型糖尿病は、遺伝因子に加えて肥満、運動不足や乱れた食事など生活習慣が影響して発症します。原因を詳しく説明します。
- 肥満
-
活動エネルギーよりも摂取エネルギーが多いと、活動に使われずに余ったエネルギーが脂肪として体内に蓄積され肥満になります。
脂肪には、大きく分けて皮下脂肪と内臓脂肪がありますが、なかでも内臓脂肪がたまると動脈硬化を抑制する働きがあるアディポサイトカインが少なくなります。 そのことにより、善玉コレステロールの減少及び悪玉コレステロールの増加が起こります。悪玉コレステロールは、インスリンの作用を低下させるため、インスリンを作るすい臓の細胞が疲弊してしまい、分泌されにくくなり、その結果糖尿病になります。
また、活動しきれなかったエネルギーが内臓脂肪に収まりきらなくなると、すい臓、筋肉、肝臓、心臓などに異所性脂肪として蓄積されます。 暴飲暴食に注意し、定期的な運動をするなどして肥満を解消するようにしましょう。
特に女性の場合は、閉経後女性ホルモンが減少するため、内臓脂肪がたまりやすくなるので注意が必要です。
- 運動不足
- 肥満と運動不足は密接に関係しています。運動不足によって肥満になり、糖尿病を引き起こしやすくなります。 1駅歩いてみる、エスカレーターの代わりに階段を使ってみるなど、体を動かすことを意識して脂肪を燃焼させることが大切です。
- 乱れた食習慣
-
普段の生活で、一番気をつけたいのが食事です。基礎代謝低下を自覚しているものの、食事量を減らさずにいると、食べた分のエネルギー消費が大変です。消費エネルギーよりも摂取エネルギーが増えてしまわないように気をつけましょう。
一度に大量に食べると血糖値は急上昇するので、過食や早食い、過度な甘味の摂取は避けるようにしましょう。また、甘い飲み物や糖質を多く含む食べ物・アルコール飲料の飲み過ぎにも注意しましょう。
- ストレス
- ストレス過多な状態が続くとストレス対処行動として、暴飲暴食してしまったりアルコールを過剰摂取してしまったりし、血糖コントロールに影響が出てしまいます。 それだけではなく、グルココルチコイドとカテコラミンというホルモンが上昇し、ストレスホルモンによるインスリン抵抗性が起こることがあります。
糖尿病は長い間つづくと、糖尿病性網膜症や糖尿病性腎症など多くの合併症になる可能性のある実は恐ろしい病気でもあります。
ここでは、糖尿病にならないように、また的確に治療を受けるためにも、糖尿病のことを詳しく説明していきます。
血糖とは
1. 血糖値とは
血糖値とは血液中のブドウ(グルコース)糖の濃度のことを言います。ブドウ糖は血液中から全身の細胞に送り届けられ体のエネルギー源として使われます。私たちが生きていくうえで必要不可欠なものです。
私たちは、三大栄養素と呼ばれる「糖質」「脂質」「タンパク質」と、それに「ビタミン」「ミネラル」を加えた五大栄養素を、食事によって摂取しています。それらの栄養素によって、体を動かしたり、筋肉や骨をつくったり、体の調子を整えたりしています。
一般的に、すぐエネルギーになりやすい炭水化物を摂取したときに、血糖値が上がりやすいと言われています。その次に、タンパク質・脂肪と続きます。
血糖値は、mg/dL(1デシリットル中に~~ミリグラム)という単位で表され、食事をとることによって上昇し、体の中で利用されていきます。
2. 血糖値の調節の仕組み
血液中のブドウ糖はそのまま単独では、エネルギーとして利用されません。すい臓の一部(ランゲルハンス島のβ細胞)から分泌されるインスリンというホルモンのはたらきによって、はじめて細胞に取り込まれてエネルギーとなるのです。また、インスリンはブドウ糖を筋肉や肝臓に取り込み貯蔵させるはたらきもあります。
インスリンは、食事をとって血糖値が高くなることによって分泌され、ブドウ糖を利用したり貯蔵したりするはたらきで血糖値を下げ、血糖値をコントロールしています。
糖尿病の原因とタイプ
糖尿病は、成因別に1型糖尿病、2型糖尿病、その他の特定の原因によるもの、妊娠糖尿病の4つに大きく分かれます。

1. 1型糖尿病
一卵性双生児の方が二卵性双生児よりも1型糖尿病の一致率が高いことから遺伝的要因が高いのではないかと言われています。
インスリンが分泌される膵臓のランゲルハンス島β細胞が、自己免疫などの原因で破壊されてしまい、インスリンが分泌されなくなることで起こります。
発症・進行の仕方によって、急性発症、緩徐進行、劇症に分けられ、急性発症、劇症ではただちにインスリン治療が必要とされます。
あまり聞き慣れない劇症型ですが、その名前のごとく、高血糖になってから約1週間以内に発症する糖尿病です。
子どもや若年層での発症が2型糖尿病と比べると多くみられるのも、特徴の1つです。
2. 2型糖尿病
インスリンの分泌が低下したり、インスリンのはたらきが悪くなったりすることで起こります。過食(特に高脂肪食)や、運動不足、肥満などの環境因子と、インスリン分泌低下やインスリン抵抗性などを起こす遺伝因子がお互い加わることで発症するとされています。
このことから、2型糖尿病は遺伝因子に加えて、環境因子である生活習慣が加わることで発症するので、「生活習慣病」の1つとされています。
また、日本での糖尿病患者の大多数(約90%)が2型糖尿病と言われています。日本人は遺伝的にインスリン分泌が低下している人が多いことが原因の1つと考えられていますが、生活習慣の改善により、2型糖尿病にならないようにしたり、病状を改善したりしていくことができます。
3. その他の特定の原因による糖尿病
すい臓のランゲルハンス島β細胞にかかわる遺伝子異常、インスリンの作用にかかわる遺伝子異常のように、遺伝子異常が原因の糖尿病と、他の疾患が原因でおこる糖尿病があります。
遺伝子異常が原因の糖尿病には、インスリンの遺伝子そのものの異常や、若年発症性成人型糖尿病も含まれます。
他の疾患が原因とされる糖尿病とは、疾患と症状の一部として、糖尿病状態をともなうことを指し、膵疾患、外傷、内分泌疾患、肝疾患、薬剤・化学物質など数多くのものが、原因として挙げられます。
4. 妊娠糖尿病
妊娠糖尿とは「妊娠中に初めて発見または発症した、糖尿病に至っていない糖代謝異常」とされています。妊娠中の明らかな糖尿病と糖尿病合併妊娠(妊娠前からすでに糖尿病)は含みません。
「妊娠前および妊娠初期の血糖コントロール不良により先天性奇形および流産の頻度が増加するが、妊娠前からの厳格な血糖コントロールを行えばこれらの頻度は減少する」とされ、「妊娠中の血糖コントロール不良により巨大児を含む周産期合併症のリスクは増大するが、妊娠中に厳格な血糖コントロールを継続することで、これらのリスクは減少する」とされています。出典:日本産科婦人科学会「妊娠糖尿病」
妊娠中は軽度な糖代謝異常(血糖コントロールの不良)でも母体・胎児に大きな影響を与えやすいため、適切な血糖コントロールを行うことが必要です。
また、妊娠糖尿病は将来糖尿病が発症することがありますので注意が必要です。
代表的な自覚症状
長い期間(数年)血糖が高い状態が続くと自覚症状が現れます。初期の糖尿病の場合は症状が現れないことが多いため、症状だけに頼ると発見が遅れがちになってしまいます。
代表的な糖尿病の自覚症状は、以下に挙げる症状などがあります。

1. トイレ(尿)の回数と量が増える
血糖値が高いと血液中の糖が尿の中に混じります。その時に同時に大量の水分も尿になります。そのために、尿の量が増えて、トイレの回数・量が増えてしまいます。
2. のどが渇く
尿の量が増えてしまうために、体が脱水状態になります。そうすると、水分を補充するためにのどが渇き、水などの水分を飲みたくなります。
3. 疲れやすい
インスリンのはたらきが期待できないため、ブドウ糖を細胞の中に取りこむことができません。そのために、慢性的に体を動かすためのエネルギーが不足し、疲れやすい、だるいなどの症状があらわれます。
4. めまい、手足のふるえ
高血糖で起きる症状ではありませんが、糖尿病の治療をしていく上で注意しなければならないのが低血糖状態で起きる症状です。インスリン注射等の治療をしていると、食事をとらなかったり、インスリンの量が多すぎたりすると、血糖値が下がりすぎて、低血糖状態になることがあります。低血糖症状の代表的なものとして、めまいや、手足の震えなどがあります。低血糖症状があらわれたら、すぐにブドウ糖を補充することが大切です。砂糖や飴などを速やかに摂取するとともに、かかりつけの医療機関にその旨を必ず伝えましょう。
糖尿病の合併症に注意
「血糖値が高い」と健診結果や人間ドックの結果がでても、自覚症状がないと放置してしまいがちではないでしょうか。高血圧と同様に、糖尿病でも放置している人が少なくないのが事実です。 放置したままにしておくと、糖尿病は進行し、糖尿病以外の病気リスクも増します。こうして起こる病気を合併症と呼びます。

1. 糖尿病治療の目的は合併症予防
糖尿病は、完治を目的としている病気ではなく、いかにコントロールをするかを目的とした治療を行う病気です。長期スパンで付き合って行く必要があるため、頑張り過ぎないようにすることが大事です。 上手に付き合いコントロールができれば、合併症を予防できます。特に、食事療法、運動療法は、過度に頑張ることがないように、可能なところから継続しましょう。継続は力なりです。
糖尿病治療は、食事療法が基本です。
欧米人と比べて日本人のインスリン分泌量は少ないため、暴飲暴食など乱れた食生活を続けると、糖分を処理しきれない高血糖状態が続きます。さらに休みなく高血糖状態が続くと、インスリンを分泌する力そのものが疲弊してしまいます。
基本的には、栄養をバランスよく、1日に必要なエネルギー以内で摂取することが大切です。それがすい臓の負担を軽減し、能力を回復させることにつながります。
医師・栄養士から渡される食事指導票に従い食品交換表を活用しながら1日の摂取エネルギー量をきちんと守り、バランスのとれた食生活をおくるよう努めます。決められた摂取エネルギー量の範囲内で、タンパク質、脂質、ビタミン、ミネラルをバランスよく摂取しましょう。ご自身で注意するだけでなく、家族をはじめとした周りの協力が必要な場合もあります。たとえ糖尿病ではない場合も、食品のカロリーや栄養素を知ることができる食品交換表は私たちの食生活をより健康的な食事にする目安としても、とてもよい指針になってくれるはずです。
2. 血糖値が高い状態が長くつづくと、合併症が起こる可能性が高くなる
高血糖状態が長い間続くと、合併症のリスクが高まります。継続的な治療かつ食事療法・運動療法を続け血糖値をコントロールすることは、合併症を予防・進行を抑えます。
糖尿病で起こる合併症のうち、代表的なものが網膜症、腎症、神経障害です。3つとも細い血管が高血糖のダメージを受けて起こる障害(細小血管障害)となり、「糖尿病の三大合併症」と言われています。
- 網膜症
- 網膜血管に障害が起き、目のかすみ、視力低下などが起きます。 症状が進むと失明してしまう可能性がある病気です。眼科での定期検診を受けるようにしましょう。
- 腎症
- 腎臓のはたらきが悪くなり、血圧の上昇、タンパク尿の排泄、むくみなどの症状が起きます。
症状が進行すると、血液中の老廃物を排除することができず、腎不全や尿毒症など生命にかかわる症状を引き起こす可能性があります。 腎不全になると、人工透析を受ける必要が出てきます。透析導入原因で一番多いのがこの糖尿病腎症で、腎不全まで進行してしまうと、一生人工透析を受け続けなければならなくなります。
- 神経障害
-
神経障害が起き、体のすみずみまで信号伝達するというはたらきが低下します。すると、手足のしびれ、ほてり、痛みなどが現れます。
目から一番遠い位置にある足の感覚が麻痺すると、たとえ足に傷があったとしても気づかずに放置されてしまうことがあります。 感染症をまねき、その結果、足の潰瘍や壊疽(えそ)になる可能性がこともあります。
- 大血管障害
-
大血管障害には、「冠状動脈疾患」「脳血管障害」「末梢動脈疾患」の3つがあります。糖尿病は血管を硬くする動脈硬化症の原因となります。
太い血管が傷ついて発症する疾患を、大血管障害と呼び、細小血管障害とは違い、一度発症するとすぐに命を落としかねない危険な病気です。
・冠状動脈疾患
心筋梗塞や狭心症を代表とした心臓に血液を送る冠動脈の血流悪化により心臓に障害が起こるきる病気です。糖尿病患者だけでなく糖尿病予備群も、この疾患を起こすリスクが高くなります。食事や運動を含めた規則正しい生活をしていくことが冠動脈疾患の予防に結びつきます。・脳血管障害
脳出血や脳梗塞を代表とした脳内血管に障害が起こる病気です。糖尿病患者の脳梗塞発症リスクは高いです。糖尿病と高血圧を合併していると、さらに発症リスクが高まります。脳血管障害予防は糖尿病予防と同じように高血圧治療も必要です。・末梢動脈疾患
手足の動脈硬化が進行し、血管が狭くなることでさまざまな症状が起こります。特に足の血管では、しびれや冷え、歩くと痛むといった症状に加え、皮膚がただれや壊疽(えそ)まで引き起こします。
- そのほかの合併症
-
そのほかの合併症で代表的なものに糖尿病足病変があります。
糖尿病が進行すると、白癬症(水虫・たむしなど)、潰瘍(深部にまで及ぶ組織の欠損)・壊疽(火傷・凍傷など)などの足の病気にかかりやすく、少しの傷から壊疽になる可能性があります。糖尿病の合併症で足を切断したと聞いたこともあると思いますが、こういった理由があるからです。
糖尿病を起因に多くの病気を併発することもあるので、根源となる糖尿病の適切な治療が必要です。
検査により糖尿病と診断される数値・基準値

繰り返しになりますが、糖尿病は自覚症状が進行するまでほとんどありません。糖尿病を発症有無については、健康診断結果を活用します。
しかし、健康診断で血糖値が正常域を超えていても、すぐに糖尿病と診断されるわけではなく、糖尿病かどうかは、高血糖の状態が慢性的に続いているかどうかを確認して診断されます。
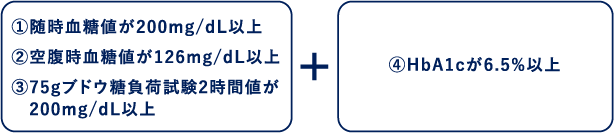
出典:日本糖尿病学会「糖尿病治療ガイド2018-2019(抜粋)」 ①〜③と④のいずれかに当てはまった場合、「糖尿病型」と診断されます。
(+別の日に再検査を行い、再び糖尿病型の診断が確認されれば糖尿病と診断します。ただし、HbA1cのみの反復検査による診断は認められていません。また同一採血で①~③のいずれかと④が確認されれば初回検査だけでも糖尿病と診断します。)
空腹時血糖値の値75gブドウ糖負荷試験によって判定区分が以下のようにかわってきます。
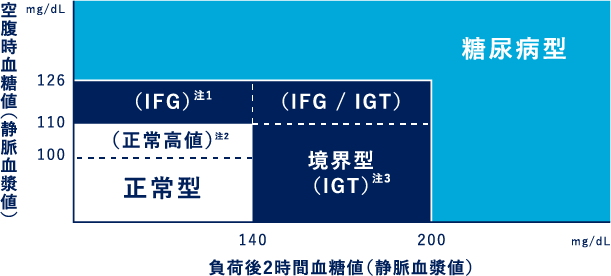
出典:日本糖尿病学会「糖尿病治療ガイド2018-2019(抜粋)」
正常型は、空腹時血糖値が110mg/dL未満で、75gブドウ糖負荷試験が140mg/dL未満で判定します。境界型は、糖尿病型でも正常型でもない血糖値であった場合で判定します。これを糖尿病予備軍と呼びます。
健康診断をきちんと受けることで早めに発見されることが治療には重要になってきます。日々の生活で忙しいとは思いますが、早期発見ができるように心がけましょう。
日本糖尿病学会「糖尿病診察ガイドライン2016」 P11-18, P23, P24
厚生労働省「平成28年 国民健康・栄養調査」p.18
国立国際医療研究センター糖尿病情報センター 「糖尿病ってなに?」
加古川医師会 No.191「異所性脂肪について」
日本健康増進財団 「血糖」
東京女子医科大学高血圧・内分泌内科「すい臓」
日本産科婦人科学会「妊娠糖尿病」
東京都病院経営本部「食事療法のすすめ方糖尿病の食事」
日本栄養士会「糖尿病栄養食事指導マニュアル」
